Na skórze każdego z nas występują znamiona barwnikowe, zwane melanocytowymi (nazwa pochodzi od melanocytu, czyli komórki zawierającej barwnik melaninę). Są to zazwyczaj plamki, czasami lekko wypukłe grudki lub brodawkujące zmiany różnej wielkości od 1 mm do nawet kilkunastu centymetrów, barwy od jasnobrązowej lub szarej do czarnej, z reguły wyraźnie odgraniczone od otoczenia.
Znamiona melanocytowe wrodzone są obecne przy urodzeniu lub pojawiają się w pierwszych miesiącach życia, znamiona nabyte pojawiają się później: w dzieciństwie, w okresie dojrzewania i intensywnego wzrostu oraz w życiu dorosłym. Czynniki ryzyka rozwoju znamion melanocytowych są tożsame z czynnikami ryzyka rozwoju czerniaka. Należą do nich:
- predyspozycje genetyczne - jeśli nasi rodzice mieli liczne znamiona, to najprawdopodobniej u nas również takie będą występować,
- wiek – im jesteśmy starsi tym większe ryzyko rozwoju czerniaka. ryzyko to zależy też od liczby znamion, niepokojące jest powstawanie nowych znamion w życiu dorosłym,
- płeć: czerniak częściej rozwija się u kobiet po 30 tym roku życia, u mężczyzn czerniak jest częstszy w 4-5 dekadzie życia,
- wpływ hormonów - głównie estrogenów, na melanogenezę jest silniej zaznaczony u kobiet,
- ciąża – liczne czynniki wzrostu i hormony stymulują powstawanie nowych znamion i zmiany w już istniejących,
- ekspozycja na promieniowanie ultrafioletowe szczególnie ostra, przerywana tzw. urlopowa wiążąca się z oparzeniem skóry
- jasna karnacja, fototyp I, rude włosy-osoby takie opalają się na czerwono, łatwo o oparzenia słoneczne
- szerokość geograficzna - im bliżej równika tym większe ryzyko rozwoju czerniaka u osób o fototypie I i II (rasa biała)
- zachowania społeczne - urlopy z silną ekspozycją słoneczną, korzystanie z solariów, moda na opaleniznę, hobby związane z przebywaniem na słońcu,
- stosowanie leków immunosupresyjnych - obniżenie odporności często wynikające z konieczności leczenia innych chorób,
- podwyższony wskaźnik masy ciała (BMI) -w licznych badaniach wykazano częstsze występowanie czerniaka u osób otyłych z zespołem metabolicznym o wysokim statusie ekonomicznym.
Kumulacja wyżej wymienionych czynników wpływa na częstość występowania czerniaka.
Znamiona melanocytowe dzielimy na:
• łagodne, zwykłe, charakteryzują się one regularną, symetryczną budową, dobrze odgraniczonym brzegiem, równomiernie rozmieszczonym barwnikiem. Ryzyko rozwoju czerniaka ze znamion łagodnych jest bardzo niewielkie.
• atypowe, charakteryzują się asymetrycznym kształtem, nieprawidłową wielkością (często powyżej 5 mm), nieregularnym brzegiem, różnorodnością kolorów. Ten typ znamienia może ulegać zezłośliwieniu i transformacji w kierunku czerniaka, dlatego wymaga stałej obserwacji lekarskiej i ochrony przeciwsłonecznej.
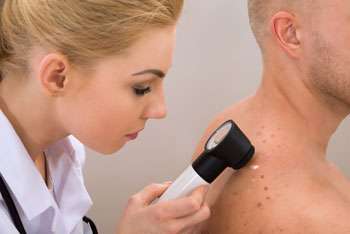
Osoby, które zauważyły, że ich znamiona właśnie się pojawiły, szybko rosną, łuszczą się, swędzą, krwawią, mają nieregularne brzegi, niejednolity kolor i szybko się zmieniają powinny jak najszybciej zgłosić się do lekarza dermatologa w celu oceny zmian w badaniu dermoskopowym. Badanie polega na dokładnej ocenie znamion przy pomocy dermatoskopu (małe urządzenie z możliwością 20-krotnego powiększenia obrazu, odpowiednim oświetleniem), badanie jest nieinwazyjne i oczywiście bezbolesne.
Dermatoskopia jest badaniem przesiewowym w profilaktyce czerniaka i stanowi złoty standard w rozpoznawaniu i diagnozowaniu znamion zwykłych, atypowych oraz wczesnych postaci czerniaka.
U osób dorosłych ocena znamion i badanie dermoskopowe powinny być wykonywane co najmniej 1 raz w roku, powinny obejmować całą skórę i być przeprowadzane przez lekarza dermatologa. Znamiona u dzieci powinny być badane zawsze, kiedy pojawiają się nowe zmiany lub zmiany istniejące zmieniają się.
Badanie dermoskopowe najlepiej przeprowadzać w okresie jesiennym lub zimowym. Osoby znajdujące się w grupie podwyższonego ryzyka rozwoju czerniaka skóry, powinny poddać się badaniu dwa razy w roku oraz każdorazowo w przypadku zmiany budzącej niepokój.
WAŻNE dla zdrowia:
Badanie dermoskopowe należy wykonać minimum 1 raz w roku i zawsze, kiedy obserwujemy powstanie nowej niepokojącej zmiany lub zmianę wyglądu znamienia.
Znamiona atypowe w badaniu dermoskopowym powinny być bardzo skrupulatnie monitorowane (badanie wideodermoskopowe w celu oceny progresji zmian co 3-6 m-cy) lub profilaktycznie usuwane. Wycięcie chirurgiczne znamienia atypowego jest zabiegiem wykonywanym w znieczuleniu miejscowym, znamię wycinamy z niewielkim 1 mm marginesem tkanek zdrowych, a cała procedura trwa kilka kilkanaście minut. Po usunięciu zakładane są szwy, a po wygojeniu pozostaje niewielka blizna.
Z reguły pojedynczy pacjent ma nie więcej niż kilka zmian atypowych, większość średnicy do 1,5 cm. Ze względu na realne ryzyko rozwoju czerniaka ze znamion atypowych, niewielką traumatyzację związaną z procedurą usunięcia, oraz odpowiedzialność etyczną i moralną lekarza, w naszej ocenie powinno się proponować profilaktyczne wycięcie chirurgiczne znamion atypowych we wszystkich przypadkach, w których jest to możliwe ze względu na wielkość i lokalizację zmian. W pozostałych przypadkach należy znamiona atypowe regularnie monitorować przy pomocy wideodermatoskopii i usuwać, jeśli stwierdza się progresję zmian atypowych.
Proponowany powyżej algorytm postępowania pozwala zapobiec rozwojowi czerniaka lub wykryć nowotwór w fazie przedinwazyjnej.
dr n. med. Agnieszka Staniewska
specjalista dermatolog-wenerolog
Wraz z upływem czasu skóra i tkanka podskórna, a nawet elementy kostne zmieniają się. Skóra wiotczeje, traci jędrność, sprężystość, zmienia koloryt, tkanka podskórna zanika, a elementy kostne przesuwają się. Te zmiany odpowiadają za proces opuszczenia i zwiotczenia tkanek, tzw. ptozę. Zmiany najbardziej widoczne są na twarzy i szyi. Żartobliwie powtarzając za zasłyszanym anglojęzycznym wykładowcą: najpierw jest face i neck a potem powstaje nowa część ciała feneck…

Takie zmiany można skorygować. Dawniej jedyną metodą przemieszczenia i naciągnięcia tkanek był lifting chirurgiczny. Obecnie dysponujemy szerszą gamą możliwości i mniej inwazyjnych metod. Napięcie możemy przywracać liftingiem laserowym, mezoterapią, falami radiowymi itp. oraz, coraz powszechniejszą metodą podnoszenia i przesuwania tkanek za pomocą nici liftingujących. W tej procedurze, specjalne, zaopatrzone w wypustki nici implantujemy w tkankę podskórną wykonując odpowiednie pętle i zwroty tak aby wprowadzona nic przesunęła, przemieściła i utrzymała ciężar tkanki. Dalej działają już procesy fizjologiczne, przesunięte tkanki po zabiegu ulegają procesom naprawczym, dzięki czemu napinają się, powstaje kolagen, a skóra odzyskuje sprężystość. Zabieg odbywa się w znieczuleniu miejscowym, jest niebolesny. Bezpośrednio po zabiegu okolice poddane implantacji są tkliwe, lekko obrzęknięte. Jest to jednak bardziej odczuwalne niż widoczne. W okolicy wprowadzenia nici mogą być widoczne zaciągnięcia wynikające z nadmiaru przesuniętej skóry, które szybko się wchłaniają. Całość goi się ok 7-10 dni, bez żadnych widocznych śladów na twarzy czy szyi. Lifting całej twarzy trwa około 30-40 minut, a pojedynczej strefy zabiegowej tylko 10-15 minut.
Zabieg inicjuje wieloetapowy proces odnowy, wprowadzone nici grupują tkanki i naprowadzają je na właściwe położenie, wokół nici powstaje tkanka włóknista, która tworzy podskórny stelaż, wzmacniając tkanki i utrzymując je w żądanej pozycji. Po 6 miesiącach: nić zaczyna się powoli rozpuszczać uwalniając do organizmu składniki stymulujące naturalną biorewitalizację, poprawiając strukturę skóry na lata. Sam efekt liftingu utrzymuje się do 2-3 lat.
Tą metodą można unosić brwi, całe policzki, tzw. chomiki, kąciki ust, zwiotczały podbródek oddzielając go od szyi i przywracając jej wcześniejszy wygląd. Stosowane przez nas nici przeznaczone są zarówno dla kobiet, jak i mężczyzn w różnym wieku, dla wszystkich, którzy zaobserwowali rozpoczynające się procesy starzenia objawiające się utratą jędrności i gęstości skóry, opadaniem tkanek miękkich, pojawieniem się płytkich lub głębokich zmarszczek, zmianą konturu i owalu twarzy. To zabieg o wysokiej, natychmiastowej oraz postępującej skuteczności zabiegowej, w zakresie liftingu twarzy i szyi, a także dekoltu, porównywalnego z efektami operacji chirurgicznych.
Koszt zabiegu zależy od rodzaju i ilości zastosowanych nici i waha się w zakresie od 1490 PLN do 4-5 tyś. PLN.
Zapraszam na konsultacje i zabiegi
dr n. med. Agnieszka Staniewska.
specjalista dermatolog, lekarz medycyny estetycznej
Zadbaj o wzmocnienie i nawilżenie swojej skóry u progu lata! Zabieg Neauvia hydro to więcej niż mezoterapia. Preparat oparty na bazie kwasu hialuronowego nawilży i napnie Twoją skórę oraz pobudzi syntezę kolagenu znacząco poprawiając zarówno twój wygląd jak i samopoczucie. Zabieg wykonany odpowiednią techniką nie jest widoczny dla otoczenia, a skóra po zabiegu może być eksponowana na słońce.

Zadbaj o wzmocnienie i nawilżenie swojej skóry u progu lata! Zabieg Neauvia hydro to więcej niż mezoterapia. Preparat oparty na bazie kwasu hialuronowego nawilży i napnie Twoją skórę oraz pobudzi syntezę kolagenu znacząco poprawiając zarówno twój wygląd jak i samopoczucie. Zabieg wykonany odpowiednią techniką nie jest widoczny dla otoczenia, a skóra po zabiegu może być eksponowana na słońce.
Neauvia Hydro Deluxe zawiera 18 mg/ml czystego kwasu hialuronowego, pozyskiwanego z Bacillus subtilis. Tak wysokie stężenie pozwala uzyskać bardzo dobre rezultaty, widoczne już od pierwszego zabiegu. Preparat zawiera także 0,01% hydroksyapatytu wapnia, który dodatkowo pobudza produkcję kolagenu, poprawiając skuteczność terapii. Do osiągnięcia optymalnych rezultatów wystarcza zazwyczaj seria 4 zabiegów przeprowadzonych w odstępach 3 tygodni. Chcąc zapewnić długotrwały rezultat, pod koniec serii warto zaoferować pacjentowi przeprowadzenie zabiegu uzupełniającego, który powinien być wykonany po upływie sześciu miesięcy.
ZALETY:
► Wysokie stężenie HA zapewniające doskonałe nawilżanie
► Poprawa gęstości skóry dzięki hydroksyapatytowi
► Regeneracja, korekcja zmarszczek powierzchownych
► Widoczna poprawa jakości skóry
► Wyjątkowe bezpieczeństwo dzięki pozyskiwaniu HA z Bacillus subtilis
ZALETY:
► Wysokie stężenie HA zapewniające doskonałe nawilżanie
► Poprawa gęstości skóry dzięki hydroksyapatytowi
► Regeneracja, korekcja zmarszczek powierzchownych
► Widoczna poprawa jakości skóry
► Wyjątkowe bezpieczeństwo dzięki pozyskiwaniu HA z Bacillus subtilis
Leczymy łuszczycę, bielactwo, świąd, atopowe zapalenie skóry i inne przewlekłe choroby skóry naświetlaniem lampami UVB311nm
Fototerapia jest uznaną metodą leczenia przewlekłych chorób dermatologicznymi, w szczególności łuszczycy, bielactwa, świądu, atopowego zapalenia skóry i innych.
W DAGDERM | DERMATOLOGIA | MEDYCYNA ESTETYCZNA osoby zmagające się z tymi chorobami, mają możliwość skorzystania z naświetlania promieniami UVB 311 nm, pod kontrolą lekarza dermatologa. Przeprowadzana w DAGDERM | DERMATOLOGIA | MEDYCYNA ESTETYCZNA terapia polega na naświetlaniu skóry dotkniętej zmianami określoną, bezpieczną, dawką promieniowania, która ustalana jest przez lekarza w trakcie indywidualnych konsultacji.

Pod uwagę przy wyborze dawki promieniowania bierze się m.in. wiek pacjenta oraz stan jego skóry.
Wymagana ogólna liczba naświetlań jest różna, choć zwykle lekarz dermatolog zaleca ok. 10-20.
Mając na uwadze bezpieczeństwo naszych pacjentów, przed skorzystaniem z naświetlania należy odbyć konsultacje z lekarzem dermatologiem, który dobiera odpowiednią dla pacjenta dawkę promieniowania w oparciu o parametry techniczne lamp, określa fototyp skóry oraz ustala liczbę wymaganych zabiegów.
Zapraszamy na konsultacje i zabiegi
Tel.: 502 207 506
Warszawa, Al. Rzeczypospolitej 12/96
www.dagderm.pl
dr n. med. Agnieszka Staniewska